Krótkie sesje terapii manualnej – kiedy mają sens, a kiedy szkodzą
Co to w ogóle znaczy „krótka sesja” terapii manualnej
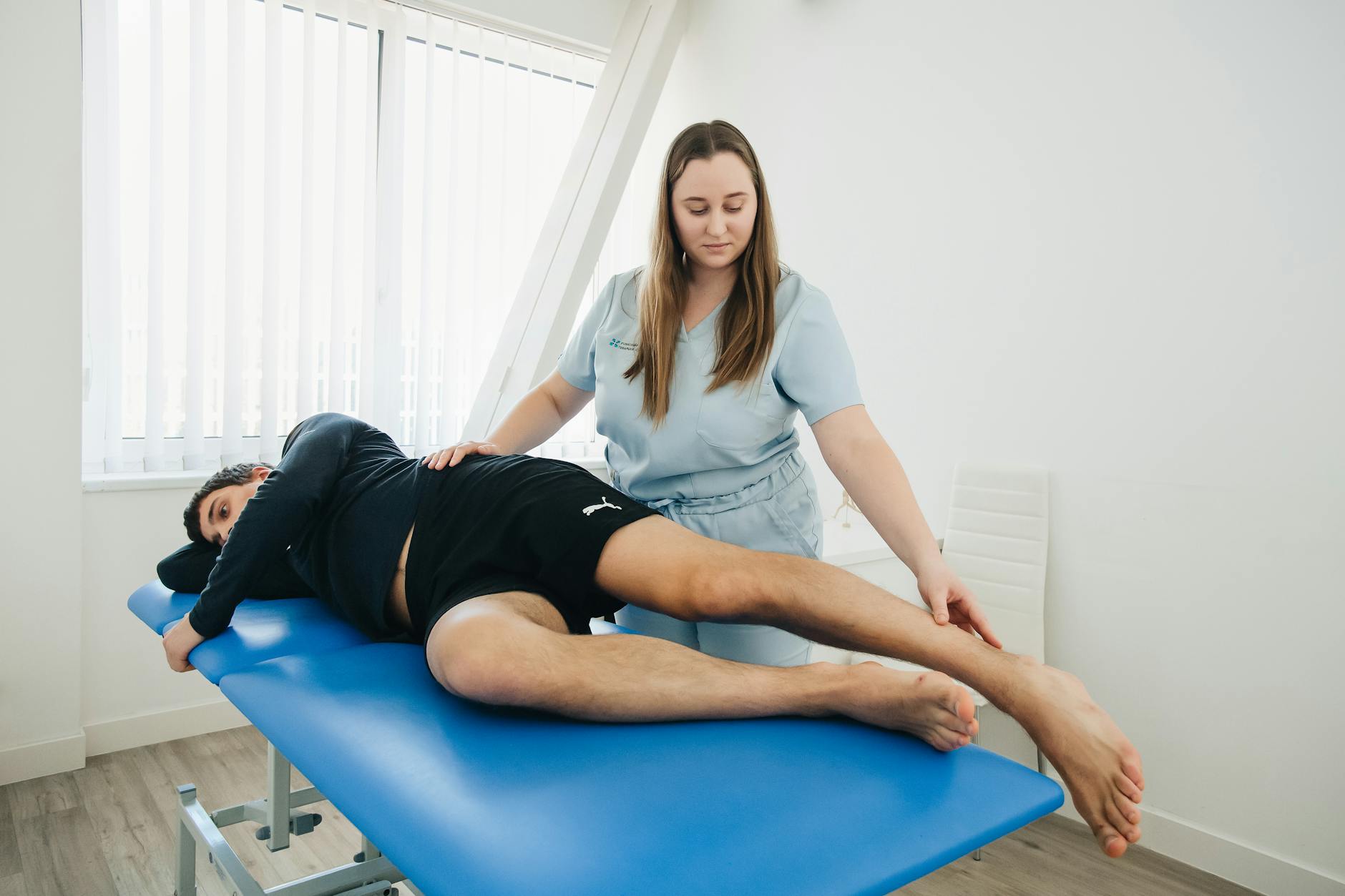
W realiach większości gabinetów fizjoterapii i terapii manualnej „krótka sesja” oznacza czas trwania około 15–25 minut. To zupełnie inny format niż klasyczne 45–60‑minutowe wizyty, w których można spokojnie przeprowadzić obszerny wywiad, pełne badanie funkcjonalne, rozbudowaną pracę manualną i instruktaż ćwiczeń.
Krótka sesja terapii manualnej bywa wymuszona:
- kontraktem z NFZ lub ubezpieczycielem,
- presją ekonomiczną i wysokimi kosztami prowadzenia gabinetu,
- dużą liczbą pacjentów z bólami ostrymi, którzy „muszą wejść” jak najszybciej,
- stylem pracy – gdy terapeuta z założenia preferuje częste, krótsze wizyty zamiast rzadkich, długich sesji.
Czas 15–25 minut jest realny, ale tylko pod warunkiem, że sesja jest dobrze zaplanowana: ma jeden główny cel, jasną strukturę i ograniczoną liczbę technik. W przeciwnym razie krótkie wizyty szybko zamieniają się w „taśmę produkcyjną”, która szkodzi zarówno pacjentom, jak i terapeucie.
Sytuacje, w których krótka sesja sprawdza się bardzo dobrze
Krótkie, ale skuteczne sesje terapii manualnej mają największy sens tam, gdzie potrzebna jest szybka modulacja objawów, a nie pełna przebudowa wzorca ruchu. Przykłady:
- Bóle ostre i podostre, z wyraźnym mechanizmem urazu – np. nagły ból szyi po nocy, ostry ból odcinka L/S po podniesieniu ciężkiego przedmiotu, skręcenie stawu skokowego.
- Proste, dobrze zdefiniowane przypadki – lokalny ból w jednym regionie bez rozległej historii urazów i chorób przewlekłych.
- Wizyty kontrolne (follow‑up) – pacjenci, którzy już przeszli pełną diagnostykę i plan terapii, a potrzebują korekty, „dostrojenia” lub odświeżenia wzorca.
- Pacjenci z wysoką świadomością ciała – sportowcy, osoby długo współpracujące z fizjoterapeutą, które same potrafią dokładnie opisać problem i szybko współpracują przy badaniu.
- Interwencje „ratunkowe” w trakcie dnia pracy pacjenta – np. pracownik biurowy wpada w przerwie na modulację bólu karku, by dokończyć dzień w pracy.
W takich przypadkach można świadomie zaplanować strukturę krótkiej konsultacji: szybki, celowany wywiad, 2–3 kluczowe testy, jedna lub dwie priorytetowe techniki manualne oraz krótkie zalecenia domowe. Krótka sesja staje się wtedy narzędziem, a nie kompromisem jakości.
Przypadki, gdzie zbyt krótka wizyta obniża jakość
Są sytuacje kliniczne, w których terapia manualna w zabieganym gabinecie i w formacie 15–20 minut jest zwyczajnie niewystarczająca. Dotyczy to przede wszystkim:
- złożonego bólu przewlekłego – wielomiesięczne lub wieloletnie dolegliwości, zmiany adaptacyjne, komponent emocjonalny, lęk ruchowy,
- wielosegmentowych dysfunkcji – jednoczesne problemy z kręgosłupem, obręczą barkową i obręczą miedniczną, zaburzenia globalnego wzorca chodu,
- pacjentów „z historią” – liczne operacje, choroby współistniejące, powtarzające się nawroty bólu, liczne nieskuteczne terapie w przeszłości,
- osób z dużym lękiem i małym zaufaniem do terapii – tu sama relacja terapeutyczna i edukacja wymagają czasu.
Jeśli w takich przypadkach próbujesz zmieścić wszystko w 15–20 minutach, zwykle kończy się to:
- pobieżnym wywiadem,
- chaotycznym badaniem bez pełnej hipotezy klinicznej,
- losowym doborem technik („spróbujmy tego, co zwykle działa”),
- brakiem edukacji i autoterapii pacjenta,
- frustracją obu stron i poczuciem „nic się nie zmienia”.
Taki sposób pracy złożone przypadki może nie tylko spłycać, ale wręcz utrwalać problem – pacjent dostaje sygnał, że jego ból to coś, co trzeba co jakiś czas „poprawiać” manualnie, zamiast zmienić sposób funkcjonowania.
Kiedy zgodzić się na krótkie wizyty, a kiedy postawić granicę
W praktyce przydaje się prosty zestaw kryteriów decyzji. Wystarczy kilka minut rozmowy telefonicznej lub formularz online, by wstępnie określić, jaki format wizyty zaproponować.
Na krótką sesję (15–25 minut) można się zgodzić, gdy:
- objaw jest nowy, ostry, lokalny i ma jasny mechanizm,
- pacjent nie zgłasza licznych chorób współistniejących,
- nie ma rozbudowanej historii leczenia tego samego problemu,
- jest to wizyta kontrolna po wcześniejszej diagnostyce,
- pacjent akceptuje, że celem jest na razie modulacja objawów, a nie pełne rozwiązanie problemu.
Należy zaproponować dłuższą wizytę (40–60 minut), jeżeli:
- ból jest przewlekły, nawracający lub „migrujący”,
- pacjent ma więcej niż jeden główny obszar dolegliwości,
- w grę wchodzi trauma, długotrwały stres, zaburzenia snu, zaburzenia lękowe,
- doszło do operacji, złamań, poważnych urazów,
- pacjent otwarcie mówi: „leczyłem to już wielokrotnie, nic nie pomaga na dłużej”.
Ustawienie jasnych granic od początku chroni Ciebie i pacjenta. Lepiej odmówić krótkiej wizyty i uczciwie wyjaśnić, że potrzebne jest więcej czasu, niż udawać, że da się przeprowadzić kompletną terapię manualną w 15 minut przy złożonej historii.

Minimalnie skuteczna dawka terapii manualnej – jak myśleć o bodźcu
Pojęcie „minimalnie skutecznej dawki” w terapii manualnej
Minimalnie skuteczna dawka bodźca manualnego (minimal effective dose, MED) to najmniejsza ilość pracy manualnej, która wywołuje pożądany efekt kliniczny – zmniejszenie bólu, poprawę zakresu ruchu, zmianę napięcia tkanek – bez przeciążania pacjenta i bez marnowania czasu.
W praktyce MED w terapii manualnej oznacza:
- mniej technik, ale dobranych celowo,
- pracę na 1–2 kluczowych segmentach, zamiast „masażu wszystkiego”,
- przerwanie interwencji, gdy osiągnięto sensowną poprawę, zamiast „dokręcania śruby”,
- świadome zostawienie części problemu na kolejną wizytę w ramach planu sekwencyjnego.
Takie myślenie od razu porządkuje krótką sesję terapii manualnej. Zamiast próbować wcisnąć cały arsenał chwytów w jedno spotkanie, szukasz jednego najlepszego miejsca i sposobu interwencji na dany moment.
Mniej technik, więcej precyzji – jak wybierać obszary pracy
Priorytetyzacja technik manualnych zaczyna się od odpowiedzi na pytanie: co jest dziś najważniejsze dla tego pacjenta? Nie „co ja mogę zrobić manualnie”, tylko jaki efekt jest kluczowy tu i teraz.
Krótką sesję możesz oprzeć na prostym schemacie:
- Wybierz 1 główny cel (np. zmniejszenie bólu przy zgięciu odcinka L/S, poprawa rotacji szyi w prawo).
- Znajdź 1–2 segmenty najbardziej powiązane z objawem (np. L4–L5, staw krzyżowo‑biodrowy po prawej).
- Dobierz 1–2 techniki o najwyższej szansie na szybką odpowiedź (np. mobilizacja w określonym kierunku, krótka praca na tkankach miękkich).
- Sprawdź odpowiedź – test przed/po interwencji.
To podejście wymaga rezygnacji z „pokazu sztuczek manualnych” na rzecz myślenia klinicznego. Pacjent nie ocena Twojej wartości liczbą chwytów, ale efektem funkcjonalnym po wyjściu z gabinetu.
Krótko o neurofizjologii: co naprawdę zmieniasz w kilka minut
Terapia manualna w tak krótkim czasie nie przebudowuje struktury tkanki. Głównym efektem jest modulacja neurofizjologiczna:
- zmiana przetwarzania bodźców bólowych na poziomie rdzenia i mózgu,
- chwilowe przeorganizowanie napięcia mięśniowego,
- wpływ na układ autonomiczny (np. zmniejszenie pobudzenia współczulnego),
- zmiana percepcji własnego ciała i ruchu.
To wystarczy, by pacjent mógł:
- łatwiej wykonać zadane ćwiczenia,
- zrobić pierwszy krok do zmiany nawyków ruchowych,
- przerwać błędne koło ból–naprężenie–ból.
Świadomość tego mechanizmu pomaga uniknąć nadmiernej pracy w jednej sesji. Gdy cel to modulacja bólu i poprawa funkcji, często niewielka, dobrze dobrana ilość bodźca manualnego jest dokładnie tym, czego organizm potrzebuje.
Ocena odpowiedzi tkanek i moment przerwania interwencji
W krótkiej konsultacji kluczowe jest umiejętne zatrzymanie się w odpowiednim momencie. Wielu terapeutów ma tendencję do „dokręcania”, bo „skoro już pacjent leży na stole, to zróbmy więcej”. To częsta pułapka.
Praktyczne sygnały, że osiągnięto minimalnie skuteczną dawkę:
- subiektywny ból pacjenta wyraźnie zmalał w ocenianym ruchu,
- zakres ruchu poprawił się na tyle, że pacjent może wykonać zaplanowane ćwiczenie,
- napięcie w badaniu palpacyjnym jest odczuwalnie niższe, nie ma już „ściany”,
- pacjent zgłasza wrażenie „lekkości”, „puszczenia” w danym segmencie.
W tym momencie lepiej:
- przerwać technikę,
- wrócić do testu funkcjonalnego,
- przejść do krótkiej edukacji i autoterapii,
- zaplanować kolejną wizytę, jeśli potrzeba kontynuacji.
Dzięki temu oszczędzasz czas i siły, a pacjent nie wychodzi „przepracowany”, podrażniony, z bólem po‑zabiegowym, który zniechęca do kolejnych konsultacji.
Pułapka „odpracowania” ceny wizyty – więcej nie znaczy lepiej
Jedno z częstszych błędnych przekonań terapeutów: „skoro pacjent płaci za wizytę, muszę zrobić jak najwięcej technik, żeby czuł, że dostał pełną usługę”. Efekt:
- chaotyczny repertuar chwytów bez jasnego celu,
- brak czasu na edukację,
- zmęczenie fizyczne i psychiczne terapeuty,
- poczucie pacjenta, że „komuś tu się spieszy”, mimo że fizycznie dużo się działo.
Lepsze podejście: od początku jasno tłumaczyć pacjentowi filozofię pracy:
- „Pracujemy w formacie krótkich, ale precyzyjnych sesji”.
- „W jednej wizycie skupiamy się na jednym głównym problemie i kluczowym ruchu”.
- „Moim celem jest dać Panu/Pani minimum skutecznego bodźca manualnego, żeby organizm mógł potem sam pracować z pomocą ćwiczeń”.
Transparentna komunikacja sprawia, że pacjent nie oczekuje godzinnego „ugniatania”, tylko konkretnego efektu uzyskanego rozsądnym kosztem czasowym i energetycznym obu stron.
Struktura krótkiej sesji – szkielet, który ratuje czas
Stały szablon 15–25‑minutowej wizyty
Struktura krótkiej sesji terapii manualnej musi być powtarzalna. Szkielet, na który można nałożyć różne techniki i problemy, wygląda przykładowo tak:
- 0–3 minuta: szybki wywiad i doprecyzowanie celu wizyty,
- 3–7 minuta: krótkie badanie funkcjonalne i testy prowokacyjne,
- 7–17 minuta: główna interwencja manualna (1–2 obszary, 1–3 techniki),
- 17–21 minuta: edukacja i autoterapia (1–2 ćwiczenia lub wskazówki),
Prosty system notatek, który nie zjada czasu
Przy krótkich wizytach dokumentacja musi być lekka. Rozbudowane opisy pochłaniają minuty, które można przeznaczyć na pracę z pacjentem. Sprawdza się prosty schemat notatki w formacie 3–5 krótkich linijek.
Przykładowy szkielet:
- Cel dnia: jaki ruch/objaw chcieliście dziś zmienić (np. ból przy schylaniu, rotacja szyi).
- Test wstępny: 1–2 najważniejsze wyniki (zakres, VAS, opis pacjenta).
- Interwencja: 1–3 hasła (np. „mobilizacja L4 w zgięciu”, „tk. miękkie pasmo biodrowo‑piszczelowe”).
- Efekt po: krótki opis zmiany (np. „rot. +20°, ból z 7/10 na 3/10”).
- Zadanie domowe: 1–2 ćwiczenia lub ograniczenia („2× dziennie tilt miednicy, przerwy co 45 min siedzenia”).
Taki szablon można wprowadzić w programie do dokumentacji lub na papierze w formie gotowych rubryk. Cel: zamknąć notatkę z wizyty w 60–90 sekundach, bez kombinowania.
Jeżeli wiesz, że masz skłonność do „literackich” opisów, narzuć sobie limit: maksymalnie 3 zdania + jedna lista haseł na krótką wizytę. Dyscyplina w dokumentacji przekłada się bezpośrednio na większy spokój przy gęstym grafiku.
Mini‑komunikaty, które usprawniają krótką sesję
Przy ograniczonym czasie każde zdanie ma znaczenie. Zamiast długich wykładów używaj krótkich, gotowych komunikatów, które porządkują proces i ustawiają oczekiwania.
Przykładowe formuły:
- Na starcie: „Mamy dziś około 20 minut. Skupimy się na jednym głównym ruchu, który najbardziej przeszkadza w funkcjonowaniu.”
- Przy badaniu: „Sprawdzamy, co dokładnie prowokuje ból. Nie chodzi o to, żeby bolało mocniej, tylko żeby złapać źródło.”
- Przy terapii: „Pracujemy głównie tu, bo ten segment najsilniej wpływa na Pana/Pani objaw. Resztą zajmiemy się w kolejnych krokach.”
- Przy zmianie planu: „Moglibyśmy zrobić więcej, ale ryzyko podrażnienia rośnie. Zatrzymajmy się tu i zobaczmy, jak organizm zareaguje przez 1–2 dni.”
- Przy zadaniu domowym: „Te dwa ćwiczenia to Pana/Pani część pracy. Moja praca to 15–20 minut. Reszta dzieje się między wizytami.”
Kilka takich zdań powtarzanych konsekwentnie buduje jasny „format współpracy”. Pacjenci szybciej rozumieją, jak wyglądają krótkie sesje i nie oczekują cudów w jednym spotkaniu.
Jak używać testów funkcjonalnych, żeby oszczędzać minuty
Przy krótkiej wizycie testy muszą być szybkie, powtarzalne i ściśle powiązane z główną dolegliwością. Zamiast pełnego zestawu badań wybierz 1–2 testy referencyjne, które będą Twoim kompasem.
Prosta procedura:
- Wybierz ruch lub pozycję, które najlepiej odtwarzają objaw (np. skłon w przód, przysiad, rotacja szyi w prawo).
- Poproś pacjenta, by ocenił ból/napięcie (skala 0–10) i zanotuj opis (np. „ciągnie po tylnej stronie uda”).
- Wykonaj 5–10 minut interwencji na wybranym segmencie.
- Powtórz dokładnie ten sam test – ten sam ruch, tempo, zakres.
- Porównaj wynik i zdecyduj: kontynuujesz, zmieniasz strategię czy kończysz na dziś.
Dwa, trzy takie cykle w trakcie wizyty wystarczą, by zobaczyć kierunek zmiany. Nie ma potrzeby sprawdzać wszystkiego, co umiesz zbadać – liczy się to, co najsilniej koreluje z funkcją pacjenta.
Narzędzia w gabinecie, które przyspieszają organizację sesji
Niewielkie zmiany w otoczeniu pomagają w utrzymaniu tempa krótkich wizyt. Chodzi o to, żebyś nie tracił czasu na szukanie taśm, rozpisywanie ćwiczeń czy tłumaczenie tych samych rzeczy od zera.
Przydatne rozwiązania:
- Tablica suchościeralna przy kozetce – szybki szkic pozycji do ćwiczenia, strzałek z kierunkiem ruchu, krótkich haseł („2× dziennie, 10 powtórzeń”). Pacjent robi zdjęcie telefonem i ma gotową instrukcję.
- Gotowe karty ćwiczeń (laminowane lub w formie małych karteczek) – np. „oddech przeponowy”, „most biodrowy”, „mobilizacja T‑spine przy ścianie”. Wystarczy zaznaczyć długopisem liczbę serii i częstotliwość.
- Szablony maili/SMS z linkami do filmów – przy krótkich wizytach nie ma czasu na długi instruktaż; wysyłasz pacjentowi dwa konkretne linki z krótkim komentarzem.
- Zestaw podstawowych akcesoriów (taśma, piłka, roller) pod ręką – bez biegania po gabinecie, gdy chcesz pokazać jedno ćwiczenie.
Im mniej „logistyki” w trakcie wizyty, tym więcej realnej pracy klinicznej w tych samych 20 minutach.
Adaptacja szkieletu sesji do różnych typów pacjentów
Ten sam schemat czasowy możesz wykorzystać przy różnych profilach pacjentów, modyfikując tylko akcenty. Kluczem jest z góry wiedzieć, gdzie dziś „dołożysz” minutę, a gdzie ją „zetniesz”.
Przykładowo:
- Pacjent bólowy w ostrym stanie – więcej czasu na wyjaśnienie bezpieczeństwa ruchu, mniej na rozbudowane testy (często wystarczy 1–2 ruchy).
- Pacjent sportowy – krótki wywiad, za to dokładniejsza ocena konkretnego wzorca (np. lądowanie, przysiad, ruch rzutowy) i szybki powrót do tego wzorca po terapii.
- Pacjent przewlekły w formacie „short visit” – krótsza praca manualna, więcej czasu na edukację i planowanie aktywności między sesjami.
Dobrym nawykiem jest krótkie „etykietowanie” wizyty jeszcze przed wejściem pacjenta: „ostry ból L/S – krócej badanie, więcej uspokojenia i edukacji” albo „kontrola po skręceniu – sprawdzamy funkcję, mniej rozmowy”. Ułatwia to decyzje w locie, gdy zegar tyka.
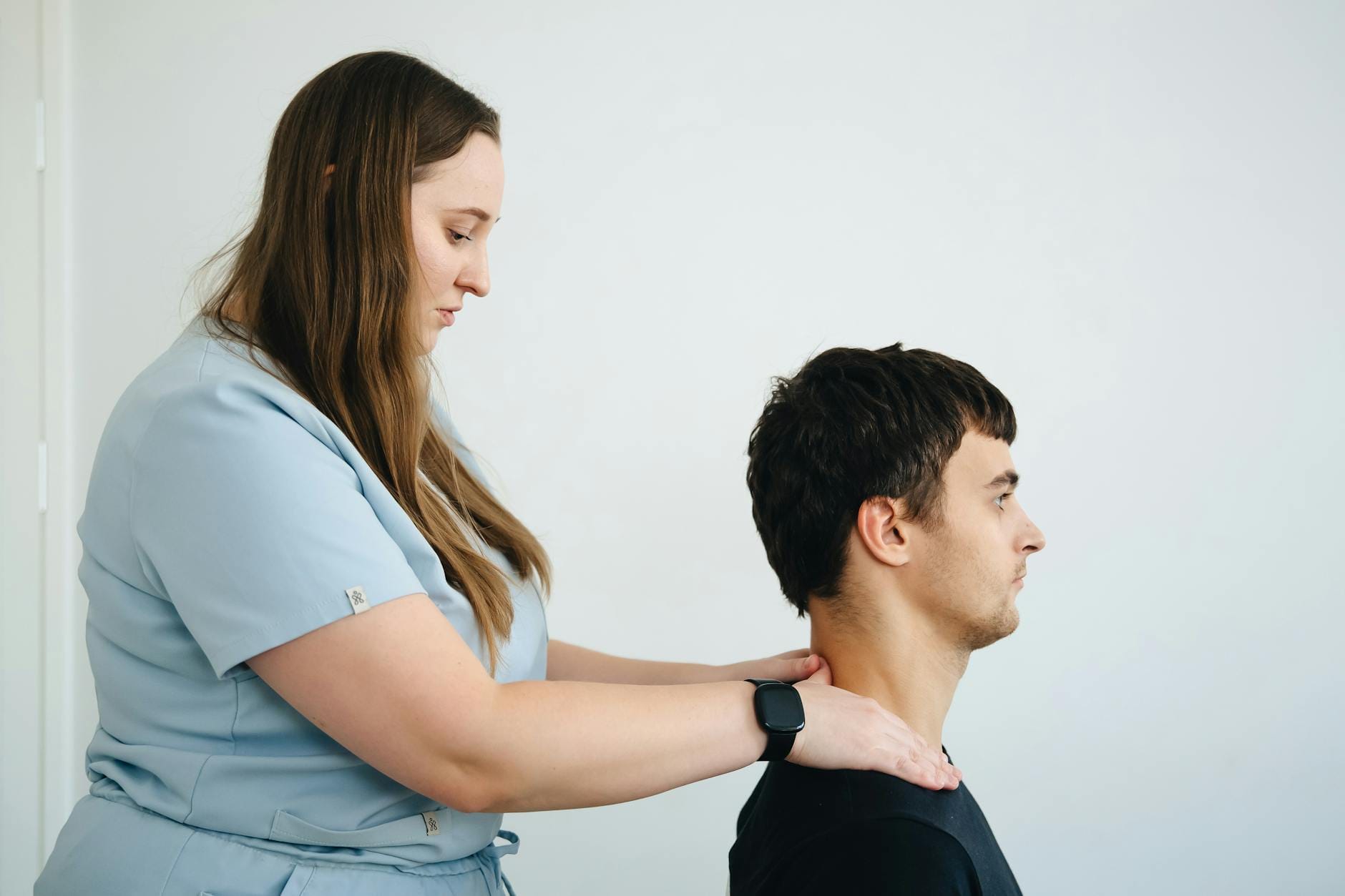
Planowanie dnia w zabieganym gabinecie – zarządzanie slotami i energią
Budowa dnia z bloków, a nie pojedynczych wizyt
Największym błędem przy krótkich sesjach jest układanie grafiku w losowe okienka: 20 minut tu, 40 tam, przerwa „jak się uda”. Znacznie lepiej sprawdza się praca w blokach tematycznych.
Przykładowa struktura dnia:
- Blok poranny (3–4 wizyty po 20–25 minut) – pacjenci bólowi, ostre stany, wymagające największej świeżości.
- Środkowa część dnia – 1–2 dłuższe wizyty (40–60 minut) na bardziej złożone przypadki, wplecione między krótsze sesje.
- Blok popołudniowy – kontrole, pacjenci znani, u których proces już trwa i wywiad jest krótszy.
Ustawienie podobnych typów pacjentów obok siebie zmniejsza „koszt przełączania się” mentalnie. Nie skaczesz wtedy od ciężkiego przypadku przewlekłego do trzech szybkich wizyt i z powrotem.
Rezerwowe mikrosloty – margines bezpieczeństwa w grafiku
Przy gęstym planie warto mieć niewidoczne dla pacjentów bufory. Dwa, trzy 10‑minutowe mikrosloty rozrzucone w ciągu dnia chronią przed lawinowym opóźnieniem, gdy jedna wizyta się przedłuży.
Można je wykorzystać na:
- dopisanie dokumentacji po wymagającej wizycie,
- oddzwonienie do pacjenta z ważnym pytaniem,
- krótką regenerację – kilka głębokich oddechów, rozruszanie pleców, łyk wody.
Jeżeli grafikiem zarządza recepcja, jasno komunikuj, że te bufory nie są do zapełniania „na siłę”. To miejsce na nieprzewidziane zdarzenia. Bez nich szybko wpadniesz w tryb ciągłego spóźniania się i skracania realnego czasu na stół.
Progi energii – kiedy zaplanować najtrudniejsze przypadki
Nie każdy pacjent „kosztuje” Cię tyle samo energetycznie. Złożone przypadki przewlekłe, pacjenci z dużym ładunkiem emocjonalnym czy tacy, którzy potrzebują więcej rozmowy, często są bardziej obciążający niż trzy szybkie kontrole.
Dobrą praktyką jest:
- planowanie najcięższych wizyt na godziny, kiedy masz najwyższy poziom energii (dla większości osób to późny poranek),
- niewstawianie kilku bardzo trudnych przypadków „pod rząd” – lepiej przeplatać je krótszymi, prostszymi wizytami,
- unikanie trudnych pierwszych wizyt na sam koniec dnia, gdy łatwiej o gorszą koncentrację i skracanie procesu.
Jeżeli widzisz w kalendarzu, że czeka Cię „ciężki dzień”, świadomie uprość inne elementy: mniej czasu na długie rozmowy, prostsze zadania domowe, gotowe materiały zamiast tłumaczenia od zera. Twój system ma wytrzymać długofalowo, nie tylko jeden intensywny dzień.
Polityka spóźnień i odwołań przy krótkich wizytach
Krótka sesja nie wybacza 10‑minutowego spóźnienia. Bez jasnych zasad zaczynasz ścinać czas dla kolejnych pacjentów albo pracować po godzinach. Warto ustalić kilka prostych reguł i komunikować je konsekwentnie.
Przykładowo:
- spóźnienie do 5 minut – wizyta odbywa się normalnie, ale informujesz, że pracujecie w nieco szybszym tempie,
- spóźnienie 10 minut przy wizycie 20‑minutowej – decyzja: skrócona sesja z wyraźnie postawionym celem lub przełożenie wizyty (zgodnie z regulaminem),
- odwołania w tym samym dniu – jasna informacja o opłacie lub utracie zaliczki (jeśli masz taką politykę).
Dobrze działa prosty komunikat w mailu/SMS z potwierdzeniem wizyty: „Prosimy o punktualność – krótkie sesje 20‑minutowe wymagają obecności o wyznaczonej godzinie. Spóźnienie powyżej 10 minut może uniemożliwić przeprowadzenie wizyty.” Zmniejsza to liczbę problematycznych sytuacji i chroni czas innych pacjentów.
Współpraca z recepcją i jasne etykiety wizyt
Jeżeli nie prowadzisz kalendarza samodzielnie, kluczowa jest współpraca z osobą rejestrującą. To od jej decyzji często zależy, czy na skomplikowany przypadek przewlekły trafi 20 czy 45 minut.
Pomaga wprowadzenie prostych etykiet czasowych:
- „Pierwsza wizyta – pełna” (np. 45–60 min),
- „Kontrola – krótka” (15–25 min),
- „Kontrola – rozszerzona” (30–40 min przy złożonych przypadkach),
- „Pilny, ostry ból” – z góry ustalony format (np. szybka 20‑minutowa interwencja + zapis na pełną wizytę).
Recepcja powinna mieć jasne kryteria, kiedy nie przyjmujesz nowego pacjenta w krótkim slocie (np. przypadki pooperacyjne, wieloletnie bóle wielosegmentowe, pacjenci z podejrzeniem „czerwonych flag”). To zmniejsza liczbę sytuacji, w których zaczynasz zbyt złożoną historię w zbyt małym oknie czasowym.
Priorytetyzacja obszarów i technik – co naprawdę zrobić w 20 minut
Wybór „jednego ruchu przewodniego”
Największy porządek w krótkiej sesji wprowadza zasada: jedna wizyta = jeden ruch przewodni. Zamiast łapać się za kilka obszarów, wybierasz ruch, który:
- najbardziej przeszkadza pacjentowi w codziennym funkcjonowaniu,
- łatwo powtórzyć na początku i końcu sesji,
- jest czytelny dla pacjenta („o, faktycznie mniej ciągnie”).
Przykładowe ruchy przewodnie:
- schylanie się do podłogi przy bólu lędźwi,
- rotacja szyi w prawo przy bólu karku,
- przysiad przy bólu kolana,
- wyciskanie nad głowę przy bólu barku.
Filtrowanie problemów: co wchodzi do sesji, a co odkładasz
Przy 20 minutach na stół kluczowe jest odróżnienie tego, co wymaga działania tu i teraz, od tego, co można spokojnie rozpracować w kolejnych wizytach. Bez tego kończysz z chaotycznym „po trochu wszystkiego”.
Przy pierwszych minutach sesji zadaj sobie w głowie trzy pytania:
- Co jest dziś najbardziej ograniczające funkcjonalnie? (np. „nie mogę się schylić, żeby ubrać skarpetki”)
- Co jest potencjalnie niebezpieczne / wymaga pilnego wykluczenia? (czerwone flagi, objawy neurologiczne)
- Co jest dla pacjenta najbardziej obciążające emocjonalnie? (lęk, zamrożenie ruchowe, strach przed pracą)
Jeżeli któryś punkt z grupy „bezpieczeństwo” świeci się na czerwono – sesja staje się w dużej mierze triage’em: proste testy, minimum manualu, dokładniejsze pytania, ewentualnie skierowanie dalej. Krótkie wizyty nie są po to, by „przyklepać” poważny problem krótką ulgą.
Gdy nie ma czerwonych flag, wybierasz jedno główne ograniczenie funkcjonalne i maksymalnie dwie towarzyszące rzeczy, które tylko krótko zaznaczysz („biodro też sztywne, wrócimy do tego”). Pacjent ma jasny komunikat, że:
- dziś pracujecie nad jednym głównym celem,
- pozostałe dolegliwości nie są zignorowane, tylko świadomie odłożone.
Matryca priorytetów: ból, funkcja, bezpieczeństwo
Dobrze jest mieć w głowie prostą matrycę, która w 10 sekund porządkuje priorytety sesji:
- Ból wysoki, funkcja mocno ograniczona, brak czerwonych flag – cel: zmniejszyć ból do poziomu, który pozwala na ruch + pokazać 1–2 bezpieczne aktywności.
- Ból średni, funkcja kluczowa dla pracy/sportu – cel: poprawić jakość i zakres konkretnego ruchu (np. kucanie, rotacja szyi) i od razu włączyć mikro‑progresję w domu.
- Ból niski, funkcja względnie dobra, duży lęk lub niepewność – cel: edukacja + ekspozycja na ruch, krótsza praca manualna.
Taka rama sprawia, że wiesz, czy Twoje 20 minut to bardziej:
- „gaszenie pożaru” (modulacja bólu i uspokojenie układu nerwowego),
- „precyzyjne dopieszczanie wzorca” (konkretny ruch roboczy),
- „reset głowy i ruchu” (wyjście z lęku przed ruchem, normalizacja aktywności).
Techniki wysokiej „gęstości efektu” na krótką sesję
Nie wszystkie interwencje mają taki sam stosunek czasu do efektu. Przy krótkich wizytach lepiej sprawdzają się techniki, które:
- możesz przeprowadzić w 3–7 minut,
- dają wyczuwalną dla pacjenta zmianę w ruchu przewodnim,
- są łatwo powtarzalne lub „podtrzymywalne” ćwiczeniem domowym.
Przykładowe kategorie:
- Techniki tkanek miękkich o dużej strefie wpływu – praca na torze bólowym zamiast w „punkcie bólu” (np. taśmy mięśniowe, łańcuchy funkcjonalne), krótkie, precyzyjne sekwencje zamiast godzinnego „masowania”.
- Mobilizacje stawowe z ruchem – szczególnie tam, gdzie możesz od razu odtworzyć ruch przewodni (np. mobilizacje odcinka piersiowego + test skłonu lub rotacji).
- Techniki neurodynamiczne w formie krótkich sekwencji – gdy celem jest modulacja objawów promieniujących i pokazanie pacjentowi „slajdów” do domu.
- Proste interwencje oddechowe – przy bólu napięciowym, pacjentach „oddechowo zamrożonych” i przy dużym pobudzeniu.
Jeżeli technika wymaga długiego przygotowania, kilku zmian pozycji i dużo sprzętu – raczej nie jest to narzędzie pierwszego wyboru przy 20‑minutowej wizycie, chyba że robisz z niego jedyny główny punkt sesji.
„Warstwowe” układanie interwencji w krótkiej sesji
W praktyce krótką sesję można myśleć jak nakładanie trzech szybkich warstw:
- Warstwa 1 – reset objawu: krótka praca manualna, mobilizacja lub technika oddechowa, która zmienia odczuwanie bólu lub napięcia.
- Warstwa 2 – integracja w ruchu przewodnim: powrót do ruchu, który wybrałeś jako główny, z małą modyfikacją (tor ruchu, tempo, zakres).
- Warstwa 3 – zadanie domowe: najprostsza możliwa forma podtrzymania efektu, którą pacjent realnie jest w stanie wykonać.
Nie zawsze przejdziesz przez trzy warstwy – przy ostrym bólu czasem zamkniesz się na poziomie 1 i 2. Ważne, żeby świadomie zdecydować, na której warstwie kończysz, zamiast urwać sesję w przypadkowym momencie.
Minimalnie skuteczna dawka manualu w liczbach i sekwencjach
„Minimalnie skuteczna dawka” to nie slogan, tylko konkret. Zamiast „pracuję, aż poczuję, że puściło”, opłaca się mieć w głowie przybliżone ramy czasowe i ilościowe dla najczęściej używanych technik.
Kilka praktycznych przykładów:
- Odcinek szyjny, ból napięciowy – 3–5 minut pracy na wybranych segmentach + 2 minuty spokojnego ruchu aktywnego w wygodnych zakresach (rotacje, skłony boczne).
- Lędźwie przy ostrym epizodzie – 4–6 minut łagodnych technik w pozycji bezbolesnej (np. ułożeniowe, delikatne rozkołysanie) + 2–3 minuty edukacji i prób bezpiecznego wstawania/schodzenia.
- Bark u osoby pracującej siedząco – 5 minut pracy wokół łopatki i odcinka piersiowego + 3 minuty ćwiczeń przy ścianie lub z taśmą (np. „Y‑T‑W”, ślizgi po ścianie).
Takie mikro‑protokóły nie są sztywnym przepisem, tylko punktami odniesienia. Dzięki nim łatwiej przerwać manual w dobrym momencie i zdążyć z oceną efektu oraz zleceniem ćwiczenia.
Decyzja: więcej manualu czy więcej ruchu?
Przed wejściem pacjenta lub po pierwszych 3–4 minutach rozmowy zadaj sobie jedno proste pytanie: „Czy dziś większą robotę zrobi manual, czy ruch + edukacja?”. Odpowiedź powinna przełożyć się na orientacyjny podział czasu.
Dwa najprostsze warianty:
- Format „manual‑heavy” (np. 12–14 minut manualu) – gdy ból jest wysoki, pacjent jest spięty, a ruch mocno zablokowany. Zostawiasz 3–5 minut na ruch przewodni i 2–3 minuty na instrukcję do domu.
- Format „ruch‑heavy” (np. 6–8 minut manualu) – gdy ból jest niższy, ale wzorzec ruchowy jest bardzo zaburzony lub pacjent ma duży lęk. Wtedy 8–10 minut poświęcasz na pracę w ruchu i edukację.
Świadome wybranie formatu na początku sesji pozwala uniknąć sytuacji, w której 18 minut mija na manualu, a Ty w ostatnich 2 minutach „na szybko” rzucasz ćwiczenie, którego pacjent nie zapamięta.
Szczególny przypadek: ostre stany w krótkiej sesji
Ostry ból i krótka wizyta to połączenie, które łatwo zamienia się w „szybkie gaszenie bólu”. Da się jednak zrobić to mądrze, tak by pacjent nie wracał co dwa dni wyłącznie po ulgę.
Sprawdza się prosty schemat:
- 2–3 minuty na szybki wywiad skupiony na czerwonych flagach i okolicznościach pojawienia się bólu.
- 2–3 minuty na podstawowy test funkcjonalny (np. 1–2 ruchy, które najbardziej bolą).
- 6–8 minut na techniki zmniejszające objawy w pozycji najbardziej komfortowej.
- 3–4 minuty na szukanie „okienek ruchu” – zakresów bezpiecznych, które pacjent może powtarzać.
- 2–3 minuty na jasną edukację: co robić, czego unikać do kolejnej wizyty, kiedy zgłosić się pilnie.
Celem krótkiej interwencji w ostrym stanie nie jest pełne „resetowanie” bólu, tylko zniwelowanie paniki i zbudowanie pierwszego bezpiecznego mostu do ruchu.
Przewlekli pacjenci w formacie „short visit”
Pacjenci z wieloletnim bólem potrafią pochłonąć każdą ilość czasu. W krótkim formacie szczególnie łatwo uciec w długą rozmowę bez konkretu. Lepiej traktować te wizyty jako regularne, krótkie kalibracje procesu.
Praktyczny układ:
- 3–4 minuty – szybki update: co się zmieniło, jak poszły zadania domowe (2–3 pytania zamiast szczegółowego wywiadu).
- 2–3 minuty – test jednego, dwóch kluczowych ruchów przewodnich (np. skłon + przysiad).
- 6–8 minut – celowana praca manualna na aktualnie najbardziej ograniczającym ogniwie.
- 5–7 minut – doprecyzowanie ćwiczeń i planu między sesjami (mikro‑modyfikacje, nie całkowite „przepisywanie programu”).
Zamiast każdorazowo „wymyślać terapię od nowa”, myślisz o tych wizytach jak o krótkim serwisie i korekcie kursu – małe zmiany, ale regularnie.
Przeciążone sportowo ciało w 20 minut
U sportowców amatorów i zawodowców krótka wizyta często wypada „w biegu” – między treningiem a pracą. Celem jest wtedy bardziej utrzymanie zdolności do trenowania niż pełna przebudowa wzorca.
Przydatna jest prosta checklista:
- 1 ruch przewodni z ich dyscypliny (np. lądowanie, faza lądowania po skoku, faza ładowania w martwym ciągu).
- 1 obszar do manualu – ten, który najbardziej ogranicza ruch przewodni, nie „główny ból historyczny sprzed roku”.
- 1–2 proste aktywacje lub ćwiczenia wstępne, które mogą wpleść w rozgrzewkę przed treningiem.
Dobry test: jeżeli sportowiec nie jest w stanie wytłumaczyć swojego zadania domowego w jednym zdaniu („przed treningiem robię 2 serie X na poprawę Y”), program jest zbyt skomplikowany jak na realia krótkiej wizyty.
Jak mierzyć skuteczność krótkich sesji
Krótkie sesje łatwo wypełnić pracą, ale trudniej ocenić realny efekt w czasie. Zamiast opierać się na ogólnym „jest lepiej/gorzej”, wprowadź prosty, powtarzalny wskaźnik na pacjenta.
Kilka prostych opcji:
- Subiektywna skala bólu + konkretny ruch – np. „schylenie po skarpetki: z 7/10 na 4/10”.
- Skala komfortu ruchu (0–10) – zamiast samego bólu, szczególnie przy pracy nad lękiem ruchowym.
- Mini‑cel funkcjonalny – np. „wytrzymam 20 minut siedzenia przy komputerze bez zmiany pozycji z powodu bólu”.
Na kolejnej wizycie wracasz dokładnie do tego samego wskaźnika. To pozwala realnie ocenić, czy Twoje 20‑minutowe interwencje kumulują się w zmianę, czy kręcicie się w kółko.
Ograniczanie „rozpraszaczy” podczas krótkiej pracy manualnej
Przy tak krótkim czasie każdy rozpraszacz obniża „gęstość” terapii. Chodzi zarówno o otoczenie, jak i Twoje zachowanie w trakcie sesji.
Przydatne drobne zasady:
- telefon w trybie nie przeszkadzać na czas manualu – oddzwaniasz w mikroslocie, nie w trakcie pracy na tkankach,
- wszystkie potrzebne akcesoria (taśma, piłka, poduszki) w zasięgu ręki – bez szukania po szafkach przy pacjencie,
- rozmowa w trakcie manualu prowadzona „po coś” – edukacja, wyjaśnienie odczuć, nie small talk, który wybija Cię z koncentracji.
Najczęściej zadawane pytania (FAQ)
Ile powinna trwać skuteczna sesja terapii manualnej?
W typowym gabinecie krótką sesją nazywamy wizytę trwającą około 15–25 minut, a dłuższą – 40–60 minut. Oba formaty mogą być skuteczne, ale pod warunkiem, że są dobrze dobrane do problemu pacjenta i jasno zaplanowane.
15–25 minut zwykle wystarcza na: celowany wywiad, kilka kluczowych testów, 1–2 techniki manualne i krótkie zalecenia domowe. Przy złożonych, przewlekłych dolegliwościach bezpieczniej od razu zaplanować 40–60 minut, żeby nie robić wszystkiego „po łebkach”.
Kiedy krótka sesja terapii manualnej (15–20 min) ma sens?
Krótka wizyta sprawdza się głównie przy świeżych, dobrze zdefiniowanych problemach i w kontrolach. Przykłady: nagły ból szyi po nocy, ostry ból odcinka lędźwiowego po podniesieniu, skręcenie kostki bez innych powikłań, szybka wizyta „ratunkowa” w przerwie w pracy.
Dobre sygnały, że krótka sesja wystarczy:
- objaw jest nowy, lokalny i ma jasny mechanizm (np. „złapało mnie jak się schyliłem”);
- pacjent nie ma bogatej historii urazów, operacji i chorób przewlekłych;
- to follow-up po wcześniejszej, pełnej diagnostyce;
- celem jest modulacja bólu i poprawa funkcji tu i teraz, a nie kompletna przebudowa wzorca ruchu.
Kiedy 15-minutowa wizyta u fizjoterapeuty to za mało?
Zbyt krótka sesja obniża jakość zwłaszcza przy bólu przewlekłym i złożonych przypadkach. Jeśli pacjent ma ból od miesięcy lub lat, kilka obszarów dolegliwości, liczne wcześniejsze terapie „bez efektu” albo silny lęk ruchowy – 15 minut to zwykle tylko gaszenie pożaru, a nie realna praca nad przyczyną.
W takich sytuacjach krótkie wizyty kończą się pobieżnym wywiadem, chaotycznym badaniem i losowym doborem technik. Lepiej od razu zaproponować 40–60 minut na spokojną diagnostykę, pracę manualną i edukację pacjenta, niż obiecywać „cud w kwadrans”.
Czy krótka sesja terapii manualnej może zaszkodzić?
Może, jeśli jest używana tam, gdzie od początku wiadomo, że potrzeba pogłębionej pracy. Szkodą nie jest sama technika, ale utrwalanie u pacjenta schematu: „co jakiś czas trzeba mnie mechanicznie naprawić”, zamiast wspólnej pracy nad zmianą sposobu funkcjonowania.
Ryzyko rośnie przy przewlekłym bólu, wielu segmentach objętych dysfunkcją, dużym obciążeniu psychicznym, nawrotach po operacjach. Krótkie, powtarzane interwencje bez planu traktują wtedy tylko objaw, a problem systemowy zostaje nietknięty.
Co da się realnie zmienić w ciele w 15–20 minut terapii manualnej?
W tak krótkim czasie nie przebudujesz struktury tkanek. Główny efekt to modulacja neurofizjologiczna: zmiana przetwarzania bólu, regulacja napięcia mięśniowego, wpływ na układ autonomiczny i percepcję własnego ciała. Pacjent często wychodzi z mniejszym bólem i lepszym zakresem ruchu, ale to „otwarcie drzwi”, a nie finalny efekt.
Ten krótki efekt warto od razu wykorzystać: do nauki konkretnego ćwiczenia, pierwszej zmiany nawyku (np. inny sposób wstawania z krzesła) czy przełamania lęku przed ruchem. Jeśli zostanie tylko „ulga na chwilę”, bez dalszego planu, potencjał krótkiej sesji jest zmarnowany.
Jak fizjoterapeuta planuje krótką, ale skuteczną wizytę?
Klucz to minimalnie skuteczna dawka bodźca (MED). Terapeuta wybiera jeden główny cel na dziś, 1–2 segmenty najbardziej powiązane z objawem i 1–2 techniki z najwyższą szansą na szybką odpowiedź. Po interwencji sprawdza efekt testem przed/po (np. skłon, rotacja szyi).
Przykładowy schemat: szybki, celowany wywiad → 2–3 testy funkcjonalne → jedna priorytetowa technika (np. mobilizacja konkretnego segmentu) → krótka praca na tkankach miękkich → jedno proste ćwiczenie domowe. Reszta zostaje na kolejną wizytę w ramach zaplanowanej sekwencji.
Skąd wiem, czy poprosić o krótszą, czy dłuższą wizytę?
Możesz użyć prostego filtra przed zapisaniem się. Krótsza wizyta (15–25 min) ma sens, jeśli: problem jest świeży i lokalny, nie masz długiej historii leczenia tego samego miejsca, nie przebyłeś ostatnio operacji ani poważnych urazów, a celem jest szybka ulga i „dostrojenie”, nie kompleksowa terapia.
Dłuższej wizyty (40–60 min) szukaj, gdy: ból nawraca od miesięcy, obejmuje kilka regionów, masz za sobą operacje, złamania, liczne nieskuteczne terapie lub widzisz związek objawów z przewlekłym stresem, lękiem, problemami ze snem. W razie wątpliwości warto zadzwonić do gabinetu i krótko opisać sytuację – dobry terapeuta od razu zasugeruje właściwy format.
Co warto zapamiętać
- Krótka sesja terapii manualnej to realnie 15–25 minut, co wymusza jeden główny cel, prostą strukturę wizyty i ograniczenie liczby technik zamiast „robienia wszystkiego po trochu”.
- Ten format sprawdza się przy świeżych, dobrze zdefiniowanych dolegliwościach (ostry ból, lokalny problem, jasny mechanizm urazu), wizytach kontrolnych oraz u pacjentów świadomych swojego ciała, którzy szybko przekazują kluczowe informacje.
- Przy złożonych bólach przewlekłych, wielosegmentowych dysfunkcjach, licznych chorobach współistniejących czy silnym lęku pacjenta krótkie wizyty obniżają jakość terapii i często utrwalają schemat „przychodzę tylko na doraźne odblokowanie”.
- Jasne kryteria doboru czasu wizyty pomagają uniknąć chaosu: krótkie sesje dla nowych, ostrych, lokalnych objawów bez „bogatej” historii leczenia; dłuższe konsultacje dla bólu przewlekłego, kilku obszarów dolegliwości lub pacjentów po poważnych urazach i operacjach.
- Minimalnie skuteczna dawka terapii manualnej oznacza pracę na 1–2 kluczowych segmentach, ograniczoną liczbę celowo dobranych technik i zakończenie interwencji, gdy osiągnięto sensowną poprawę – zamiast rutynowego „przemasowania wszystkiego”.
- W krótkiej wizycie priorytetem jest szybka modulacja objawów, a nie pełna przebudowa wzorca ruchu; pacjent musi od początku wiedzieć, że to „gaszenie pożaru”, a nie kompleksowe rozwiązanie problemu.